Lista de Espera Quirúrgica:
12 políticas e intervenciones para su mejora
Las listas de espera quirúrgicas representan uno de los desafíos más significativos en la gestión de los servicios de salud, con un impacto considerable tanto en la salud de las personas como en la satisfacción general con el sistema sanitario. Este artículo examina los factores multifactoriales que contribuyen a su existencia y propone 12 políticas e intervenciones dirigidas a su mejora, incluyendo sistemas de priorización y estrategias de incentivos económicos. Aunque el análisis se centra en la cirugía electiva, muchas de estas medidas podrían adaptarse a otras áreas, como consultas externas o pruebas diagnósticas, con las debidas adaptaciones.
Índice
Contexto y Relevancia
Las denominadas listas de espera quirúrgicas constituyen, sin duda, uno de los problemas más importantes en la gestión de servicios sanitarios. Como mínimo, en una buena parte de los sistemas sanitarios públicos.
Además de su potencial impacto en la salud de los pacientes (efectos del retraso en la intervención quirúrgica de una condición médica conocida y para la que existe un tratamiento eficaz), las listas de espera quirúrgicas representan uno de los motivos más destacados de insatisfacción de los pacientes con la atención sanitaria.
Las listas de espera quirúrgicas son un indicador clave de la eficiencia sanitaria y la satisfacción del paciente en los sistemas de salud públicos y privados.
Concepto de lista de espera
«La lista de espera se describe como un registro organizado de pacientes que aguardan por servicios de atención médica específicos, condicionado por la disponibilidad de recursos asistenciales y la capacidad del sistema. Este modelo busca optimizar la experiencia del paciente mediante la atención personalizada y la implementación de estrategias para minimizar los tiempos de espera, garantizando equidad y calidad en la atención sanitaria» (Journal of Healthcare Quality Research, ««Dar calidad a la espera». Un modelo de gestión para la atención personalizada a pacientes en lista de espera»).
Generalmente, la mayoría de los estudios y gran parte de las políticas sobre listas de espera se han centrado en los servicios hospitalarios, como es el caso de la cirugía. No obstante, en muchas ocasiones, son las primeras citas con el médico especialista las que ralentizan el proceso.
En un análisis de las listas de espera como concepto, surgen algunas cuestiones de importancia a tomar en cuenta:
- Las listas de espera no suponen un problema significativo para todos los sistemas de salud, siendo su relevancia diferente en función del modelo de financiación y provisión implantado en cada país (modelo Bismarck de Seguridad Social vs modelo Beveridge de Servicio Nacional de Salud).
- La consideración de la lista de espera como el número de pacientes en espera contiene en sí misma una problemática: el número de pacientes en lista de espera no tiene un significado relevante per se.
- Las listas de espera, más allá de un problema, son un instrumento de planificación a disposición de los sistemas de salud y de los diferentes proveedores para la organización de los recursos y la actividad sanitaria. Con ello persiguen:
- Responder a la demanda bajo criterios basados en la evidencia disponible.
- Dirigir esfuerzos sobre la oferta de servicios y las formas de incrementar la actividad.
- Tomar medidas sobre los procesos, de acuerdo con los resultados obtenidos, dado que los recursos disponibles son finitos.
- Esto confronta, de alguna forma, la tradicional medición de la lista de espera según el número de pacientes, frente a la medición alternativa en función del tiempo medio de demora para ser atendidos. La reducción, mayor o menor, del tiempo medio de demora se debería adaptar a las dolencias y al grado de urgencia de cada caso particular.
Comprender el concepto de lista de espera es esencial para diseñar intervenciones que mejoren los tiempos quirúrgicos.
Los factores de un problema multidimensional
El sistema de salud y la provisión de servicios sanitarios se enmarca en un contexto con múltiples factores que determinan el desempeño de este. Las listas de espera son consecuencia del propio marco económico, legislativo, político y social; del modelo de organización del sistema de salud, de los recursos disponibles y su gestión.
Se pueden diferenciar dos grupos de factores que afectan a la gestión de las listas de espera:
- Factores que inciden sobre la demanda: son aquellos que persuaden a un ciudadano para entrar o no en el proceso de intervención mediante una cirugía electiva programada, si los profesionales médicos lo consideran oportuno. Se pueden clasificar en cuatro grupos, en función de su naturaleza: estructurales, derivados de la práctica profesional, moduladores relacionados con el paciente o moduladores relacionados con el sistema.
- Factores que inciden sobre la oferta: son aquellos que afectan a la capacidad del sistema de salud o de los proveedores de salud para responder a la demanda de intervenciones de cirugía electiva. Se pueden clasificar en cuatro grupos, en función de su naturaleza: estructurales, políticas sanitarias, recursos disponibles, organizativos y de gestión.
Es muy importante señalar que las listas de espera deben su existencia a un conjunto multifactorial de causas, por lo que un análisis individualizado de cada uno de los factores sería parcial e incompleto. Así, se debe considerar el conjunto de factores que influyen en la gestión de las listas de espera como orientadores de su comportamiento.
Factores como la demanda creciente y los recursos limitados hacen de las listas de espera un desafío complejo.
Modelo de proceso general de gestión de cirugía electiva con listas de espera
Un modelo eficiente de gestión quirúrgica optimiza recursos y reduce los tiempos de espera de manera sostenible.
Fuente: Antares Consulting, 2023
Principales políticas e intervenciones para mejorar la Lista de Espera Quirúrgica
Existen dos criterios importantes a considerar en el abordaje de las listas de espera:
- El tipo de intervención con la que se afronta el problema. Se pueden promover iniciativas para reducir el tamaño de la lista de espera o el tiempo medio, o bien, para ordenar y gestionar la lista de acuerdo con la prioridad sanitaria.
- El foco en el que inciden dichas políticas o intervenciones. Se pueden enfocar hacia los factores relacionados con la demanda o hacia aquellos que regulan la oferta de servicios.
Tras una revisión bibliográfica sobre diferentes políticas llevadas a cabo en algunos de los países con listas de espera en cirugía electiva, hemos filtrado y agregado algunas de las más significativas, siendo clasificadas según los criterios anteriores.
El resultado es la selección de 12 grupos de políticas públicas, clasificados en una matriz que distingue cada una de ellas en dos ejes.
Abordar el problema requiere un enfoque integral que combine tecnología, planificación y políticas de acceso equitativas.
Matriz de políticas públicas dirigidas a las listas de espera de cirugía electiva
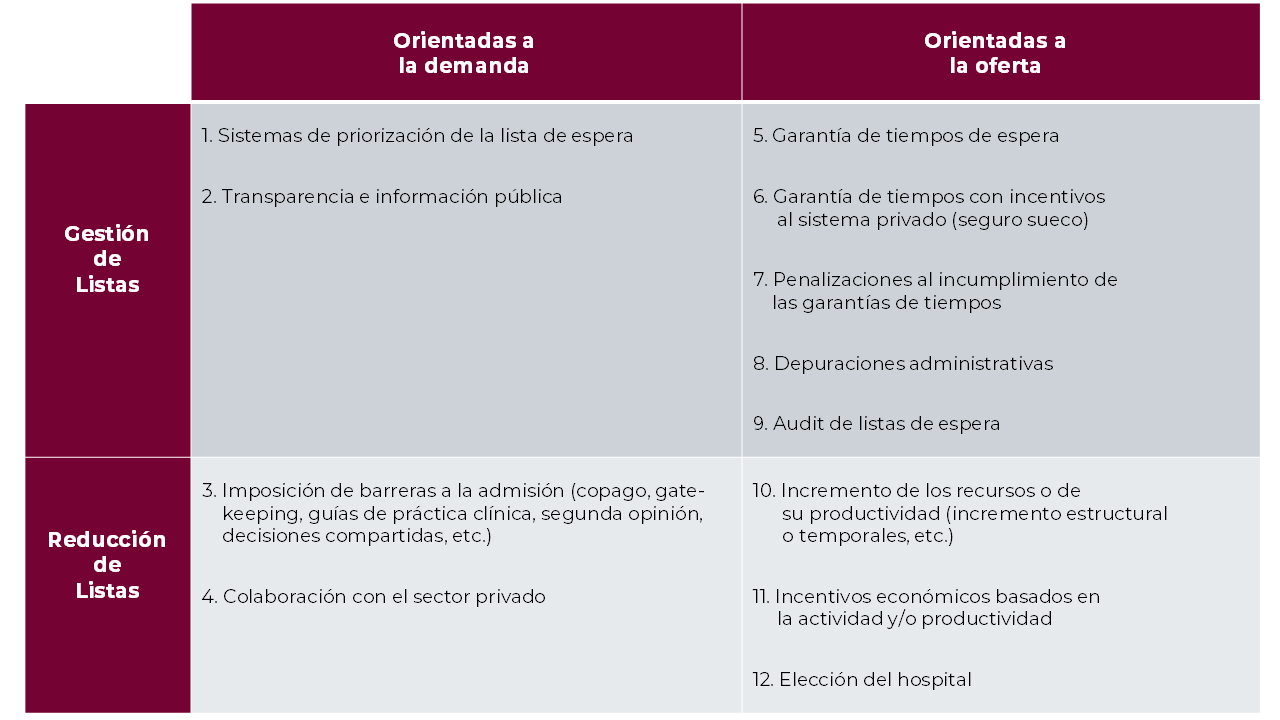
Se pueden extraer algunas conclusiones específicas sobre estas políticas:
- La implantación de sistemas de priorización en listas de espera, especialmente basados en criterios de urgencia, es una medida de implantación creciente y de alto impacto en las listas de espera.
- Los modelos de copago han sido implantados muy tímidamente por algunos países, con pagos reducidos, que lo han utilizado en combinación con otras medidas para reducir las listas de espera. En cambio, suelen tener efectos negativos sobre el acceso a los servicios asistenciales.
- La implantación de sistemas de garantía de tiempos máximos de espera se sitúa como una herramienta interesante para el control de los tiempos de demora, que ha sido combinada con medidas como las penalizaciones por su incumplimiento por parte de los proveedores médicos y con incentivos al sistema privado como el seguro sueco.
- Las depuraciones administrativas reducen, en gran medida, el volumen de las listas de espera, aunque no tienen un impacto alto en su gestión, ni en el volumen a medio plazo. En cambio, los Audit de listas de espera, que incluyen una reevaluación de los pacientes, reducen efectivamente las listas, al aplicar criterios de práctica clínica.
- Los incrementos estructurales y temporales de recursos disponibles, mediante planes de shock o la ampliación de jornadas de trabajo, tienen efectos a corto plazo. Sin embargo, a medio plazo las listas crecen de nuevo por los efectos perversos sobre la demanda y la oferta.
- La implantación de sistemas de financiación por sistemas de clasificación de casuística (como GRDs) y sistemas de incentivación económica a los hospitales y profesionales, ha producido efectos positivos en algunos países.
- Las diferentes políticas no se dan nunca aisladas, sino en diferentes grados de combinación entre varias de ellas. Ello hace especialmente difícil evaluar su grado de eficacia como políticas aisladas.
- Un elemento clave de soporte a la gestión de las listas de espera es el desarrollo de un sistema de información que, por una parte, armonice los criterios de los datos y, por otra, produzca información para la gestión de las listas de espera.
- Los centros y profesionales tienen fuertes incentivos para sesgar la información que suministran. El mantenimiento de una información de calidad requiere también de auditorías y validaciones de los datos introducidos en el sistema.
Tratándose de un problema multifactorial, no se puede considerar que exista una política o iniciativa aislada que garantice el éxito. Las políticas de gestión de las listas de espera deben combinarse para obtener el mejor equilibrio de estas. Un aspecto adicional es la capacidad de implantación de estas políticas: en general, se obtienen buenos resultados en los sistemas que no sólo han implantado una política, sino que la han reforzado con importantes incentivos positivos o negativos (penalizaciones).
La matriz de políticas debe considerar soluciones basadas en evidencia y adaptadas a las necesidades del sistema de salud.
Plan orientativo de actuación
Teniendo en cuenta el impacto y la factibilidad de estas políticas e intervenciones, nos atrevemos a proponer una recomendación de por qué orden comenzar a introducir medidas y con qué prelación. No obstante, es evidente que cada sistema de salud debe valorar la idoneidad y coherencia de este orden, en función de su situación concreta y de sus capacidades.
- En un primer paquete de prioridades aparecen tres políticas que tienen una factibilidad buena junto con un impacto importante:
a. 8. Depuración de las listas de espera
b. 1. Sistemas de priorización de la lista de espera
c. 5. Garantía de tiempos de espera - En segundo lugar, seleccionamos un bloque constituido por las políticas:
a. 10.b. Mejora de la productividad.
b. 9. Audit de listas de espera. - En tercer lugar, se considera una medida de fácil aplicación, aunque con un impacto muy limitado a la comunicación:
a. 2. Transparencia e información pública. - En cuarto lugar, se incluyen dos medidas de dificultad considerable:
a. 3.b. Imposición de barreras a la admisión (gate-keeping)
b. 10.a. Incremento de recursos estructurales - En quinto lugar, se incorporan acciones ligadas a la financiación y/o penalización de la actividad:
a. 11. Incentivos económicos basados en la actividad/productividad.
b. 6. Garantía de tiempos con incentivos al sistema privado (seguro sueco).
c. 7. Penalizaciones ante el incumplimiento de las garantías de tiempos. - En sexta línea de prioridad, incluimos dos medidas que tienen un impacto limitado y algunas dificultades importantes de factibilidad:
a. 12. Elección de hospital.
b. 4. Colaboración con el sector privado. - En último lugar, las decisiones relativas a la “3a. Imposición de barreras económicas como el copago” implican, en la mayor parte de los sistemas, cambios en la propia concepción del sistema y suponen decisiones políticas muy arriesgadas por la potencial impopularidad de las medidas.
Además, como soporte general, existen dos iniciativas transversales (que afectan al conjunto de la actividad hospitalaria y no solo a las políticas de lista de espera):
- Desarrollo de un sistema de información sobre las listas de espera.
- Implantación de un Sistema de Clasificación de Pacientes.
Un plan orientado a resultados debe priorizar acciones estratégicas y medir su eficacia en la mejora de los tiempos de espera.
